L’Orthodontie des bébés:
Pour dépister, comprendre, intercepter, dès 3 ans, les déséquilibres dentaires les plus sévères.
Dr. Michael Lacroix
Clinique, recherche et formation
Av. Alfred Cortot 7E
1260 NYON
(Vaud / Suisse)
L’orthodontie pédiatrique
Les incontournables de la croissance
Pour comprendre la complexité de la différence de fonction, de structure et de croissance entre les deux mâchoires.
L’essentiel de l’apport de la sensorimotricité
Pour entrevoir la combinaison entre génétique et épigénétique, modulée par les perturbations des premières étapes périnatales.
1 . Les incontournables de la croissance
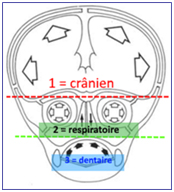
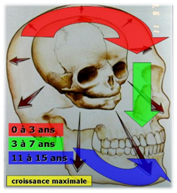
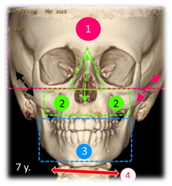
Il faut distinguer 3 étages de croissance pour l’ensemble crânio-facial, chacun étant plus actif que les autres à tour de rôle:
- L’étage crânien: sous la pression de la croissance du cerveau = de 0 à 3 ans.
- l’étage nasal ou respiratoire = surtout de 3 ans à 7 ans.
- l’étage buccal ou masticatoire = jusqu’à la fin de la croissance générale pour la mandibule.
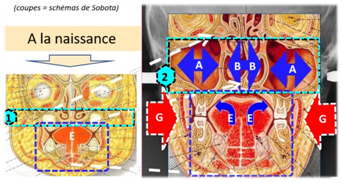
Le maxillaire (supérieur). Dès la naissance, il est d’abord respiratoire: il s’élargit en dessus du palais par les pressions de l’air dans les cavités nasales, ci-dessous sur la coupe verticale de Sobota : A = sinus maxillaire, et B = voies nasales de chaque côté de la cloison médiane. La partie la plus active pour l’expansion de l’ensemble est la suture médiane du palais, surtout pendant les 6-7 premières années, car ce maxillaire est formé de deux moitiés reliées par des sutures qui se souderont en fin de croissance.
En dessous du palais, avec la denture supérieure, le maxillaire s’élargit par les pressions de la langue (E) sauf en cas de respiration buccale et de persistance de la déglutition infantile, primaire, après 3 ans (dans 3/4 des cas). Cette croissance sera bordée en périphérie, par la musculature des joues (G) et des lèvres. Après 3 ans, mais surtout après 6 ans, dès l’arrivée des premières molaires adultes, la mastication et les pressions occlusales masticatrices alternées apporteront la troisième pression expansive pour la croissance du palais et de toute la cavité buccale.
Donc 3 sources de pressions expansives pour le maxillaire dès la naissance = l’air par la ventilation nasale + la langue par les pressions contre le palais, en activité mais aussi au repos + l’intensité et la répétition des pressions masticatrices alternées gauche-droite.
Ceci permet d’entrevoir la complexité des étiologies, la plupart du temps cumulées, des déformations (à bien distinguer des malformations ) crânio-oro-faciales dès la naissance les plus fréquentes:
- le déficit de ventilation nasale nocturne avec respiration buccale dominante = déficit des pressions expansives (très souvent asymétrique avec cloison nasale déviée) en dessus du palais mais aussi en dessous avec défaut des appuis et pressions de la langue, toujours en bas pour faciliter la respiration buccale, mais encore cumulé avec un déficit des pressions masticatrices et occlusales (déficit triple)
- les asymétries, souvent cumulées, pouvant démarrer à chaque étage: (1) voute et base du crâne (par ex. par les pressions des forceps) – (2) étage naso-maxillaire (cloison déviée) – (3) étage dento-occlusal (articulé croisé) et même l’étage cervical (4, sur image de droite).
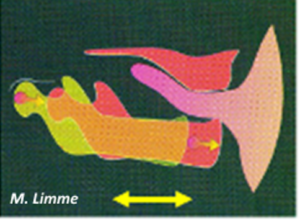
La mandibule: la croissance mandibulaire active ses données de potentiel génétique, dès le 3ème mois in utéro, en accompagnant et soutenant les mouvements exploratoires, plus ou moins intenses et répétitifs, de la langue. Dès la naissance, tous les repères et appuis précédents sont obligés de se réorganiser et se resynchroniser rapidement sous 3 urgences vitales : respirer (par le nez), téter et bouger (au moindre malaise) contre la pesanteur. Les mouvements de pompage de la mandibule, pour « tirer » le lait sont donc les premiers stimulants pour activer en post-natal, le potentiel de croissance de la mandibule, jusqu’au démarrage progressif de la mastication avec le changement d’alimentation et l’établissement complet de la denture de lait, entre 2 ans et demi et 3 ans. (schéma de Michel Limme)
Selon les aléas sensorimoteurs de chaque bébé (Bullinger), Il y aura déjà de grandes variantes dans l’activation du tonus et la prédominance des surfaces d’appui. (voir chapitre : Le Bilan)
A retenir: les travaux de Marcel Gaspard, dès 1980, sur la maturation des muscles masticateurs sont toujours incontestés = de la naissance à 3 ans, denture de lait complète, ce sont les faisceaux superficiels, ceux de la cinétique, qui se déterminent en premier. Avec la denture lactéale complète et les débuts de la mastication, ce sont les faisceaux profonds, ceux de la puissance, qui vont se différencier ensuite.
Mais bien avant ça: in utéro, mis en évidence par Gérard Couly, il y avait déjà enregistrements des contacts et des pressions entre la mandibule, la langue et le maxillaire, par tout un réseau dense de corpuscules de Paccini (barorécepteurs) dans les gencives des futures arcades dentaires.
En clair et fondamental: avant et surtout après la naissance, jusqu’à 2 ans environ, la mandibule et la langue, les seules parties actives et émettrices, produisent les contacts et les pressions contre le récepteur, le maxillaire, qui vont s’enregistrer au niveau du tronc cérébral. Et l’ensemble de cette construction dialogique, tripartite, progressive va déterminer les repères cinétiques tridimensionnels de la future occlusion dentaire.
Tout ceci en accord avec les données neuroscientifiques des étapes sensorimotrices qui marquent bien la différence entre la période très intense des connexions neuronales pour les essais-expériences-intégrations, jusque vers 2 ans et demi environ, puis ensuite la période de sélection et modifications des données par plasticité neuronale, où cette intensité de connexions diminue fortement.
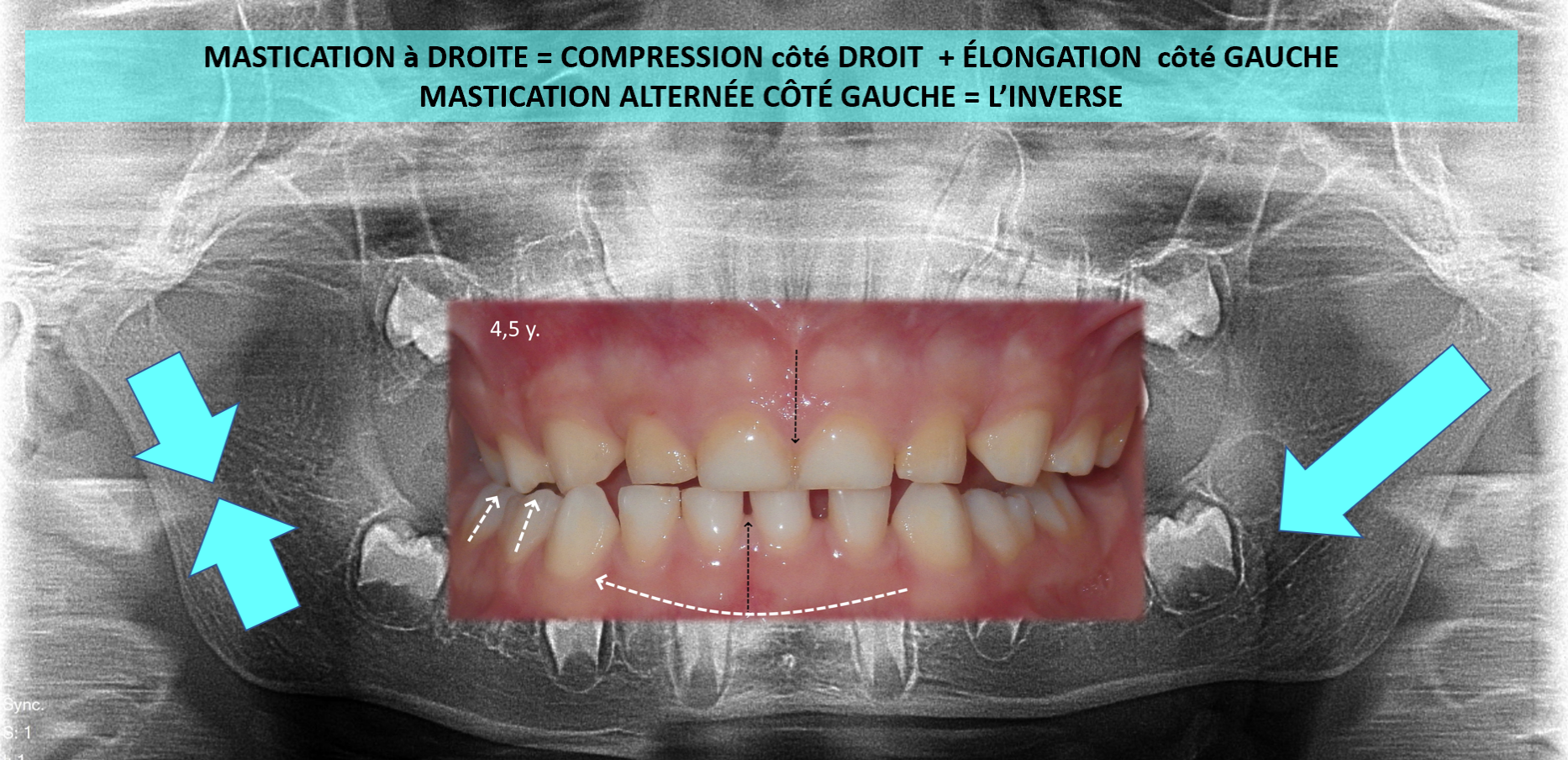
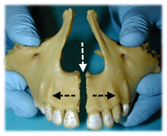
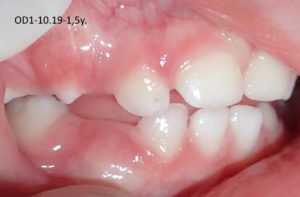
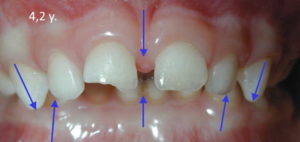
La mandibule (suite): La 3ème étape déterminante pour la croissance de la mandibule est celle de la mastication alternée, qui démarre dès la denture de lait complète (3 ans) et va surtout s’exprimer à plus fort niveau, après la mise en fonction des premières molaires adultes (6ans). Selon l’intensité et la fréquence des compressions occlusales : lorsque l’enfant mastique à droite, cela stimule l’allongement de la mandibule du côté opposé, pendant qu’il y aura renforcement et épaississement osseux du côté mastiquant, et l’inverse évidemment lorsqu’il mastique à gauche, d’où l’intérêt d’une bonne mastication alternée dès 3 ans et pendant toute la croissance. (photo-montage centrale ci-dessus)
Les deux autres photos ci-dessus montrent la précocité du déséquilibre induit par l’asymétrie des forces et appuis entre la partie mobile, la mandibule, et la partie réceptive, fixe : le maxillaire. Cette asymétrie qui se renforcera tout au long de la croissance, va souvent aboutir à une asymétrie des structures et dentaire, impossible à redresser sans chirurgie, et encore : on réharmonisera alors l’architecture faciale, sans changer complètement l’asymétrie du « moteur » neuromusculaire. Le déficit initial ne peut pas se récupérer. Et si nous sommes tout asymétriques, ce que je ne cesse d’entendre comme argument de déni démobilisateur, l’importance est dans la précocité et la complexité du cumul des causes.
2 . L’essentiel de l’apport de la sensorimotricité:
Soyons simples, clairs et précis, d’autant plus que les détails sont développés ici, dans chaque chapitre approprié ou sur la chaine YouTube de la sarl Orthoglobal
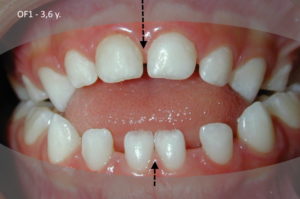
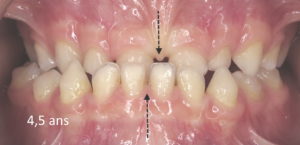
Si l’Orthodontie mondiale a reconnu officiellement depuis 40 ans qu’une malocclusion pouvait être évaluée dès 3 ans par un premier bilan, cela signifie bien que l’origine d’une malocclusion sévère se trouve dans la période entre la naissance et 3 ans. (photos ci-dessous)
La difficulté est que cette étiologie (ou cause) originelle n’est pas unique mais généralement cumulée à une ou plusieurs autres perturbations des acquisitions fonctionnelles pour agir ensuite, en effet domino, au cours des étapes suivantes du développement sensorimoteur de 0 à 3 ans.
Il y a donc plusieurs éléments basiques à retenir à propos de cette période.
1 . La définition: je sens et je bouge, autrement dit: je bouge en fonction de mes sensations, agréables (plaisir) comme désagréables (douleur).
Rien de plus banal pour un adulte, mais pour un bébé qui ne fonctionne qu’en fonction de ce qu’il ressent, il faudra bien 3 ans pour faire toutes les expériences nécessaires avant d’arriver à la conscience et la maîtrise de ses mouvements et du lien avec son ressenti.
Chaque expérience compte, mémorisée dans le tronc cérébral, puis, en fonction de son utilité, elle sera soit rejetée dans l’oubli, soit reproduite avec des modifications permanentes, par neuroplasticité, étape par étape, jusqu’à 3 ans environ. A cet âge, à 6 mois prêt, le bébé peut commencer à moduler, avec son cortex, ses sensations et pulsions primaires venant du tronc cérébral. (par exemple pour aller sur son pot)

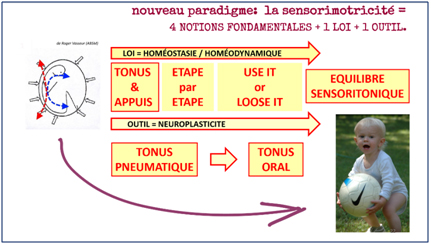
Comme il est dit dans le cours proposé sur ce sujet, l’utilité pour l’orthodontie pédiatrique des connaissances apportées par l’étude de la sensorimotricité peut se résumer comme sur la diapositive ci-dessus, extraite du cours, avec : 4 notions fondamentales, une loi permanente sous-jacente, et un outil.
- la loi est celle de la recherche permanente du meilleur équilibre sensoritonique ou homéodynamique (l’homéostasie appliquée au besoin permanent de bouger et d’agir.). Pour faire simple: c’est une loi biologique fondamentale, le corps cherche toujours à fonctionner pour être le plus efficace avec le minimum de dépense d’énergie. (voir Antonio Damasio)
- l’outil est la neurogenèse et la neuroplasticité. De plus en plus de travaux des neurosciences (*) confirment le rôle primordial des connexions neuronales et leur plasticité toute la vie mais surtout pendant la croissance et encore plus au cours des 3 premières années. C’est là que le bébé humain pose les bases de ses constantes de tonus et de fonctions et leurs synchronisations, dans une période où il crée jusqu’à 1 million de connexions par seconde!
(*) Dans le cerveau, ce sont les connexions qui commandent ! | CNRS Le journal
A RETENIR: la plasticité neuronale peut permettre de récupérer et compenser, par une rééducation bien ciblée, les perturbations de certaines dys-synchronisations fonctionnelles, mais pas les déficits de croissance anatomique. (voir la vidéo sur les asymétries de l’étage respiratoire sur notre chaîne YouTube ou les pages suivantes sur les limites des traitements d’orthodontie pédiatrique)
2 . Les 4 notions fondamentales sont:
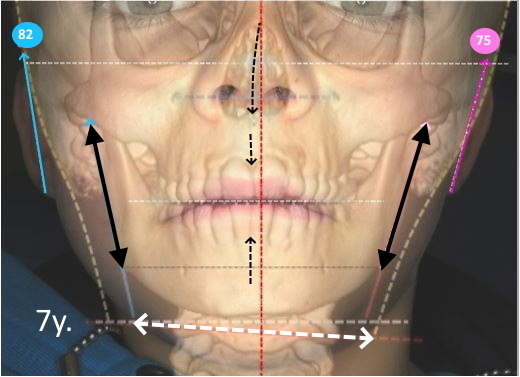
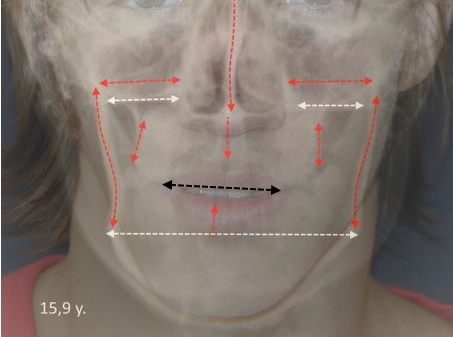
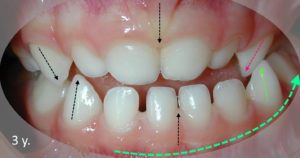
- Les notions de tonus appliqué à des zones ou points d’appui privilégiés: selon les perturbations ou déficits de la période périnatale, un déséquilibre neuromusculaire postural ou fonctionnel (surtout respiratoire) peut intervenir dès la naissance et se répercuter en se renforçant au cours des premières étapes de développement. Les conséquences seront visibles dès 3 ans, au niveau de l’occlusion dentaire et pourraient même servir de révélateur pour aborder les autres déséquilibres. Les deux extrêmes, visibles d’abord dans le sens vertical, en relation avec la lutte pour se redresser contre la pesanteur, sont représentés sur les photos ci-dessus : les hypertoniques, avec un verrouillage, par excès de compressions, de leur croissance oro-faciale verticale (photo 1) et les hypotoniques, à l’inverse, avec, au départ, un déficit de tonus et de pressions verticales (photo 2)
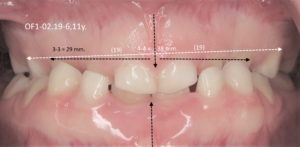
Les cas les plus compliqués, même en intervenant très tôt, sont ceux qui cumulent un déficit vertical avec un déficit transversal: les asymétriques, plus développés dans le chapitre sur le bilan. (photos 3, 4 et 5 plus haut). Plus de détails dans la vidéo sur les asymétries de l’étage respiratoire sur notre chaîne YouTube.
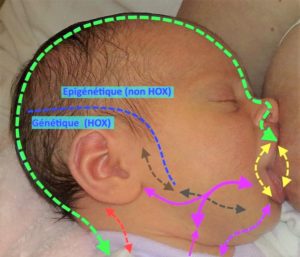
- Étape par étape = à chaque étape, le bébé travaille et fabrique ses outils, ses capacités pour effectuer la progression vers l’étape suivante. Si les capacités héritées par la génétique, dont le tonus, sont primordiales, c’est là que l’épigénétique, déjà en période intra-utérine, joue un rôle capital en bloquant ou suractivant ces capacités pour assurer les 3 fonctions les plus urgentes dès la naissance ; respirer, téter et bouger. Si le passage par chaque étape n’est pas capital, il est un excellent révélateur du déséquilibre postural ou fonctionnel en train de se développer et ceci permettra de mieux comprendre la pathologie pour orienter les soins. (voir notre tableau de recherche des perturbations périnatales dans notre bilan précoce)
- Use it or loose it = une connexion neuronale puis neuro-musculaire qui n’est pas utile ni utilisée sera effacée de la mémoire cartographique des connexions et synchronisations fonctionnelles, ce qui complète les explications du point précédent, et permet de comprendre l’effet domino, étape après étape, d’un déséquilibre précoce, surtout postural ou respiratoire, ou les deux.
- Équilibre sensoritonique = c’est la recherche permanente, selon la loi déjà citée plus haut, du meilleur équilibre énergétique entre coût et résultat d’une action déclenchée par une sensation, que cette sensation soit interne (membre engourdi par exemple) ou externe par n’importe quel portail sensoriel (bruit, odeur, lumière, piqure…etc.). Ceci permet aussi de comprendre l’importance de l’hypersensibilité, de plus en plus fréquente chez les tout jeunes patients.
Autre exemple de l’importance de l’équilibre sensoritonique: le déficit de ventilation nasale nocturne. On le sait mais on le néglige depuis plus de 20 ans, la capacité de ventiler uniquement par le nez pendant le sommeil nocturne, qui démarre spontanément chez le bébé né sans encombre ni prématurité, cette capacité a un rôle important de régulation de la température du sang veineux des lobes frontaux. La qualité du repos cérébral nocturne a donc un lien direct avec la capacité d’une bonne ventilation nasale. Lorsque cette capacité fonctionnelle nasale est minorée la qualité du sommeil le sera également. Le premier signe visible, que la plupart des mamans de ces bébés ont tout de suite remarqué, c’est la transpiration par la peau du crâne et du cou la nuit, parce que c’est la peau qui voudra compenser le manque de rafraîchissement cérébral nocturne en cherchant à se refroidir tous azimuts (le bébé se découvre la nuit et bouge sans arrêt d’emplacement chaud à emplacement plus frais, les veines superficielles de la face, surtout autour des yeux seront plus dilatées et bleutées : cernes sous les yeux etc.). Mais au bout du compte la dépense énergétique provoquée par toute cette activité compensatoire aura une incidence plus ou moins structurée et permanente perturbant le tonus quotidien de ces enfants, pendant toute la suite de leur croissance, en particulier pour la tension et l’attention demandées pour leurs activités scolaires.
- Importance du stress = cette notion découlant du point précédent, devrait constituer une 5ème notion fondamentale, tant elle est importante et négligée, en particulier à propos du véritable stress post-traumatique que peuvent provoquer certaines naissances très difficiles.
La rééducation oro-faciale, surtout pour la déglutition, sera beaucoup plus difficile et aléatoire selon l’importance et la fixation dans le tronc cérébral, au milieu des réflexes primaires, de l’empreinte d’un stress pré- ou néo-natal. Le plus ignoré et pourtant fréquent et facile à mettre en évidence est le « souvenir » de la strangulation par le cordon ombilical : la réactivation à chaque serrage du cou permet de mesurer l’intensité du trauma originel.
3 . les avantages et difficultés des phases de traitements précoces (avant 6 ans)
Les deux sont directement dépendants de l’intensité très riche et très complexe des premiers événements perturbateurs de la période périnatale, que j’espère avoir suffisamment introduite dans ce chapitre. D’autant plus qu’il y aura une confrontation immédiate et permanente avec les données de la génétique et de l’environnement. Les professionnels ou étudiants intéressés pourront consulter le cours du même nom présenté sur notre chaîne YouTube.
Mais il y a deux points principaux illustrant ces deux plateaux de la balance qui devraient être connus de tout le monde, patients et praticiens, particulièrement lorsqu’ils s’engagent, sans carte ni boussole, dans l’aventure d’un traitement précoce :
- Un déficit anatomique précoce ne se rattrape pas…
- Le premier praticien qui intervient ne peut pas tout résoudre tout seul…
- Un déficit anatomique précoce ne se rattrape pas, il peut se compenser, mais le déséquilibre initial garde son empreinte anatomique et morphologique. Le meilleur exemple, plus visible très tôt, est là encore, le déficit de ventilation nasale nocturne. Nous venons de l’expliquer et ses conséquences oro-faciales sont bien détaillées dans la vidéo sur l’asymétrie de pneumatisation et de fonction des cavités naso-maxillaires sur notre chaîne YouTube. Tout ceci appuie encore un peu plus la nécessité de bloquer le processus de croissance asymétrique le plus tôt possible, mais indique aussi qu’une fois la première intervention effectuée (voir le chapitre sur le bilan) il faudra surveiller la suite de la croissance pour stimuler le côté faible du déséquilibre et éviter l’accentuation de l’asymétrie du déficit fonctionnel originel.
- Mais l’avantage principal d’un traitement précoce d’orthodontie pédiatrique (avant 6 ans) reste médical, par l’interception et le blocage du processus de croissance déséquilibrée en ce qui concerne la respiration mais aussi la posture, et évidemment l’occlusion dentaire dans ses fondements. Les détails de l’alignement de toutes les dents se réglera beaucoup plus tard par une seconde phase de traitement classique mais bien plus simple et rapide que si rien n’avait été fait.
- Le premier praticien qui intervient ne peut pas tout résoudre tout seul : là réside une des principales entraves au succès complet des premières phases précoces de traitement d’orthodontie pédiatrique. En effet, étant donné que le déséquilibre occlusal est lié aux déséquilibres précoces pour la posture ou la respiration, ou les deux le plus souvent, le premier praticien intervenant, par exemple un ostéopathe, devra trouver un orthodontiste pédiatrique confirmé pour lui transférer la responsabilité d’intervenir pour rattraper la différence anatomique et fonctionnelle de la sphère oro-faciale. Mais celui-ci, à son tour, devra faire appel à un médecin O.R.L. suffisamment coopérant et préventif pour réduire les obstacles des circuits nasopharyngés bloquant encore le retour à une bonne ventilation nasale nocturne…etc.
- Un des plus grands freins au développement de la prévention des malocclusions, mais aussi des troubles respiratoires ou posturaux précoces vient donc de la difficulté de réunir une équipe pluridisciplinaire efficace en interception pédiatrique périnatale : ostéopathe (https://osteopathie-perinatale-pediatrique.com) + orthodontiste, + logo ou orthophoniste + médecin ORL + physio-kinésithérapeute…



